Οι γιατροί με εκπαίδευση στις παθήσεις του μαστού και τη θεραπεία τους είναι ειδικοί ογκολόγοι και ογκοπλαστικής χειρουργικής μαστού. Για την κλινική εξέταση του μαστού, ενδείκνυται να απευθυνθείτε σε γενικό χειρουργό, ιδανικά έναν ογκολόγο και ογκοπλαστικό χειρουργό μαστού με ειδίκευση στις παθήσεις του μαστού και στη χειρουργική μεταξύ των γενικών χειρουργών.
Οι παθήσεις του μαστού, η θεραπεία του καρκίνου του μαστού και η χειρουργική του μαστού είναι θέματα που απαιτούν γνώση και εμπειρία. Οι γενικοί χειρουργοί, δηλαδή οι χειρουργοί μαστού, που ενδιαφέρονται ειδικά για τις παθήσεις του μαστού και τη θεραπεία τους, θα πρέπει να είναι οι γιατροί που θα επιλεγούν για την κλινική εξέταση του μαστού.

Ποιος γιατρός συμβουλεύεται όταν παρατηρείται μάζα στο στήθος;
Όταν παρατηρήσετε μάζα στο στήθος, θα πρέπει πρώτα να κλείσετε ραντεβού με γενικό χειρουργό. Στην πρώτη συνέντευξη ζητούνται κάποιες πληροφορίες από τον ασθενή. Αξιολογούνται οι παράγοντες κινδύνου, λαμβάνεται το ιστορικό και ζητούνται φάρμακα. Στη συνέχεια ο ασθενής εξετάζεται. Σε ποια περιοχή βρίσκεται η μάζα στο στήθος και στη μασχάλη στην εξέταση, πώς είναι η σχέση της με το δέρμα, προκαλεί ύφεση στο δέρμα; Υπάρχουν λεμφαδένες κάτω από τη μασχάλη; Αυτά ελέγχονται. Στη συνέχεια, γίνεται μαστογραφία ή υπερηχογραφικός έλεγχος ανάλογα με την ηλικία του ασθενούς.
Πόσο χρονών πρέπει να είσαι για μαστογραφία;
Γενικά, η μαστογραφία συνιστάται για άτομα άνω των 40 ετών. Η μαστογραφία είναι μια ακτινογραφία χαμηλής δόσης. Γενικά προτιμάται η ψηφιακή μαστογραφία. Το υπερηχογράφημα, από την άλλη, γενικά καθοδηγεί τους νεαρούς ασθενείς βοηθώντας στη μαστογραφία. Εάν ο ασθενής είναι κάτω των 35 ετών, πρώτα απ ‘όλα, εφαρμόζεται υπερηχογράφημα. Ο υπέρηχος λειτουργεί σύμφωνα με τη μέθοδο των ηχητικών κυμάτων και όχι με την ακτινογραφία. Ελέγχεται αν η μάζα είναι κύστη, αν υπάρχει υγρό σε αυτήν ή αν είναι συμπαγής ή συμπαγής. Στο επόμενο στάδιο γίνεται βιοψία σε συμπαγείς μάζες. Υπάρχουν διάφορες μέθοδοι για βιοψία, μία από αυτές είναι η βιοψία με λεπτή βελόνα – χοντρή βελόνα και η χειρουργική βιοψία. Η χειρουργική βιοψία δεν προτιμάται ιδιαίτερα στις μέρες μας, γίνεται κυρίως βιοψία με χοντρή βελόνα. Πώς γίνεται η βιοψία με χοντρή βελόνα; Μετά την αναισθησία της περιοχής, λαμβάνονται μερικά δείγματα με αυτόματο πιστόλι και αποστέλλονται για παθολογική εξέταση. Αυτή η κριτική μας μιλάει για το κοινό. Εάν ο όγκος περιέχει κύτταρα, γίνονται πρόσθετες εξετάσεις στο αποτέλεσμα της βιοψίας. Γίνονται εξετάσεις ανοσίας. Αυτές οι εξετάσεις απαιτούν πληροφορίες όπως υποδοχείς οιστρογόνων και προγεστερόνης, και τα δύο επίπεδα. Σε μεταγενέστερο στάδιο, μπορούν να πραγματοποιηθούν πρόσθετες σαρώσεις ανάλογα με το στάδιο του ασθενούς. Το PET-CT συνιστάται συχνά σε αυτό το στάδιο. Το αποτέλεσμα είναι εύκολο να επιτευχθεί και πολλά όργανα μπορούν να παρατηρηθούν σε μία μόνο εξέταση. Μετά τη λήψη του PET-CT, γίνεται ένα σχέδιο θεραπείας. Στους ασθενείς πρώιμου σταδίου, ως επί το πλείστον ξεκινάμε με χειρουργική επέμβαση και σε ασθενείς προχωρημένου σταδίου, ξεκινάμε με χημειοθεραπεία ή ορμονικά φάρμακα, τα οποία ονομάζονται συστηματική θεραπεία.
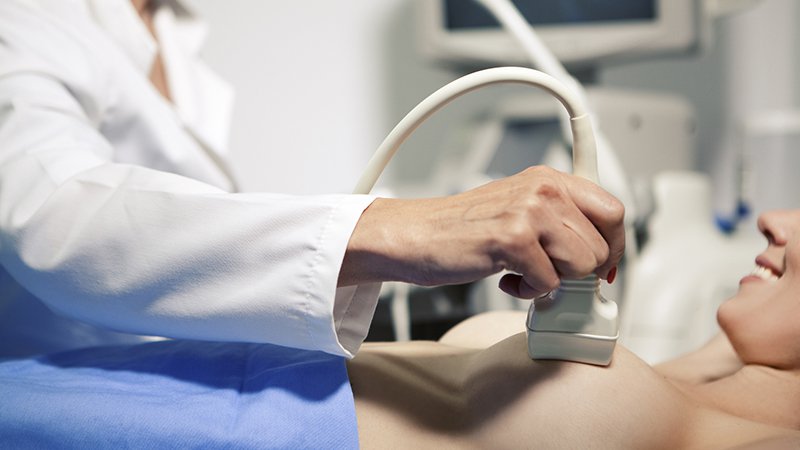
Τι είναι η κλινική εξέταση του μαστού;
Η κλινική εξέταση μαστού είναι όταν ένας χειρουργός μαστού ή γενικός χειρουργός εξετάζει τους μαστούς του ασθενούς αμφισβητώντας τους κινδύνους που σχετίζονται με το στήθος.
Ο καρκίνος του μαστού είναι ένας τύπος καρκίνου που εμφανίζεται σε κάθε 8 γυναίκες και είναι ο πρώτος στις γυναίκες. Μια μάζα στο στήθος παρατηρείται σε 1 γυναίκα στις 4 γυναίκες στην κοινωνία.
Γιατί γίνεται κλινική εξέταση του μαστού;
Με μια κλινική εξέταση μαστού, ένας χειρουργός μαστού ή γενικός χειρουργός εξετάζει το στήθος ρωτώντας τους παράγοντες κινδύνου του ασθενούς για καρκίνο του μαστού, ορμονική κατάσταση, οικογενειακό ιστορικό, ασθένειες, γονιμότητα, προσωπικές καταστάσεις όπως ο θηλασμός ή ο δείκτης μάζας σώματος (ΔΜΣ), φάρμακα και συνήθειες που μπορεί να επηρεάσουν την υγεία του μαστού, προηγούμενες ασθένειες που σχετίζονται με το στήθος, χειρουργική επέμβαση ή βιοψίες.
Συνδυάζει τα δεδομένα που λαμβάνονται από όλες αυτές τις έρευνες με τη χειρωνακτική εξέταση του ασθενούς. Συνιστά τη μέθοδο ή τις μεθόδους απεικόνισης κατάλληλες για τα διαθέσιμα δεδομένα του ασθενούς. Συνδυάζει τα δεδομένα που λαμβάνονται ως αποτέλεσμα αυτής της απεικόνισης με τα δεδομένα εξέτασης και ερωτήσεων που λαμβάνονται στην κλινική.
Ζητά πρόσθετες περαιτέρω απεικονίσεις και εξετάσεις, εάν είναι απαραίτητο. Ως αποτέλεσμα, ο χειρουργός μαστού ή ο γενικός χειρουργός συνιστά εκτίμηση κινδύνου καρκίνου του μαστού και εξατομικευμένη παρακολούθηση για κάθε ασθενή.
Μία εβδομάδα μετά την έναρξη της εμμήνου ρύσεως, οι μαστοί είναι μαλακοί, λιγότερο ευαίσθητοι και η καταλληλότερη περίοδος για εξέταση.
Η εξέταση του μαστού πρέπει να είναι ορατή από τη μέση και πάνω.
Διότι ανεξάρτητα από το παράπονο θα πρέπει να εξετάζονται δεόντως και οι μαστοί, η μασχαλιαία και η υπερκλείδια.
Η αίθουσα εξέτασης πρέπει να φωτίζεται (επιθεώρηση)

Βήματα Εξέτασης Μαστού
Επιθεώρηση των μαστών
Μασχαλιαία εξέταση (ψηλάφηση) και υπερκλείδιος έλεγχος
Ψηλάφηση μαστών και θηλής-θηλής
Εξέταση της θηλής (έκκριση) και της θηλής
Πώς κάνει ο γιατρός μια εξέταση μαστού;
Η εξέταση του μαστού θα πρέπει να ξεκινά με την αμφισβήτηση των ζητημάτων που θα προκαλέσουν παράγοντες κινδύνου για ασθένειες του μαστού και καρκίνο του μαστού.
Η κλινική εξέταση μαστού ξεκινά με την αμφισβήτηση όλων των πιθανοτήτων που μπορεί να επηρεάσουν το παράπονο μαστού του ασθενούς.
Οι ασθενείς που έχουν παράπονα για ασθένειες του μαστού ερωτώνται λεπτομερώς για τις χειρουργικές επεμβάσεις, το οικογενειακό ιστορικό, το ορμονικό σχήμα, τα φάρμακα που χρησιμοποιήθηκαν, το επάγγελμα, τις συνήθειες, την οικογενειακή και γενετική κατάσταση, τον θηλασμό, τη γενετική προδιάθεση, τις συνοδευτικές ασθένειες και τις θεραπείες που χρησιμοποιήθηκαν ή υποβλήθηκαν.
Αξιολογούνται όλες οι προηγούμενες εξετάσεις του ασθενούς που σχετίζονται με αυτή την πάθηση. Στη συνέχεια, ο χειρουργός μαστού ή ο γενικός χειρουργός εξετάζει το άτομο με παράπονα όπως πόνο στο στήθος, μάζα μαστού, μόλυνση στο στήθος, κύστη στο στήθος κ.ο.κ. Αυτή η ψηλαφητή εξέταση μαστού περιλαμβάνει κλινική ψηλάφηση ολόκληρης της περιοχής του μαστού, περιοχές αντανάκλασης στο στήθος που θα προκαλέσουν παράπονα, όλες τις περιοχές όπου μπορεί να εξαπλωθεί / εξαπλωθεί ο καρκίνος του μαστού και λεμφαδένες.
Όλα τα ευρήματα και τα χαρακτηριστικά που προέκυψαν από τη χειροκίνητη εξέταση μαστού καταγράφονται. Αξιολογείται συνδυάζοντας τα δεδομένα που προέκυψαν από την ανάκριση του ασθενούς.
Για τον ασθενή που έχει παράπονο για το στήθος, ζητούνται οι καταλληλότερες απεικονιστικές και απαραίτητες εξετάσεις αίματος. Στη συνέχεια, ο χειρουργός μαστού ερμηνεύει αυτά τα αποτελέσματα απεικόνισης μαστού και εξετάσεων αίματος σύμφωνα με την κλινική εξέταση του μαστού και τις καταγγελίες του ασθενούς.
Ανάλογα με το αποτέλεσμα που προκύπτει, ξεκινούν περαιτέρω εξετάσεις. Ή, συνιστάται κατάλληλη θεραπεία ή παρακολούθηση της νόσου του μαστού. Σύμφωνα με το καθορισμένο διάστημα παρακολούθησης, η ανταπόκριση του ασθενούς στη θεραπεία αξιολογείται εάν τα ευρήματα που προκύπτουν από την κλινική εξέταση του μαστού αλλάζουν με την πάροδο του χρόνου, είτε εξελίσσονται είτε όχι, και εάν συνιστάται θεραπεία. Κατάλληλο για τον ασθενή σε αυτές τις παρακολουθήσεις μαστού
Φυσική εξέταση με προληπτική μαστογραφία (American Cancer Society Breast Cancer Screening Guidelines 2015)
Οι ετήσιες μαστογραφίες μεταξύ 40-44 ετών είναι χρήσιμες στην έγκαιρη ανίχνευση του καρκίνου του μαστού (προαιρετικά)
Οι ετήσιες μαστογραφίες μεταξύ 45-54 ετών είναι απαραίτητες για την έγκαιρη ανίχνευση του καρκίνου του μαστού.
Οι ετήσιες μαστογραφίες μετά την ηλικία των 55 ετών είναι χρήσιμες στην έγκαιρη ανίχνευση του καρκίνου του μαστού (προαιρετικά)
Μετά την ηλικία των 55 ετών, η μαστογραφία κάθε δύο χρόνια είναι απαραίτητη για την έγκαιρη διάγνωση του καρκίνου του μαστού.
Είναι ωφέλιμο για τους ασθενείς να κάνουν μηνιαίες αυτοεξετάσεις μαστών μετά την ηλικία των 20 ετών.
Ο προσυμπτωματικός έλεγχος ξεκινά στην ηλικία των 25 ετών για άτομα με οικογενή ή κληρονομικό καρκίνο του μαστού
Πόνος στο στήθος, παράπονο ευαισθησίας
Μάζα μαστού, παράπονο οζώδες
έκκριση θηλής

Έννοιες όπως η ακτινοθεραπεία, η ακτινοθεραπεία, η ακτινοθεραπεία έχουν όλες το ίδιο νόημα. Οι ακτίνες ακτινοβολίας προκαλούν το θάνατο των πολλαπλασιαζόμενων κυττάρων διαταράσσοντας τις δομές του DNA τους. Ο στόχος αυτής της θεραπείας είναι να προσπαθήσει να καταστρέψει τον καρκίνο σκοτώνοντας τα καρκινικά κύτταρα που πολλαπλασιάζονται με ακτίνες ακτινοβολίας. Ωστόσο, μια ομάδα υγιών κυττάρων καταστρέφεται επίσης κατά τη διάρκεια της θεραπείας. Ως αποτέλεσμα εμφανίζονται επίσης ορισμένες επιβλαβείς παρενέργειες της θεραπείας. Η ακτινοθεραπεία, όπως και η χειρουργική θεραπεία, χρησιμοποιείται μόνο για την καταστροφή των καρκινικών κυττάρων στην περιοχή όπου εφαρμόζεται.
Η ακτινοθεραπεία οργανώνεται και χορηγείται από ακτινολόγους ογκολόγους.
Οι δέσμες ακτινοβολίας που χρησιμοποιούνται για την επεξεργασία παρέχονται από ορισμένα μηχανήματα ή ραδιενεργά υλικά. Η προκαθορισμένη ποσότητα φωτός χωρίζεται σε μικρές δόσεις και δίνεται στην προγραμματισμένη περιοχή. Έτσι, επιχειρείται να μειωθούν οι παρενέργειες που θα εμφανιστούν όταν χορηγηθεί ολόκληρη η δόση ταυτόχρονα.
Οι ακτίνες που χρησιμοποιούνται για την ακτινοθεραπεία λαμβάνονται με δύο τρόπους. Ορισμένες συσκευές ακτινοθεραπείας περιέχουν μια ραδιενεργή ουσία. Το κοβάλτιο-60 είναι ένα από αυτά τα ραδιενεργά υλικά. Οι ραδιενεργές ακτίνες που εκπέμπονται από αυτή την ουσία κατευθύνονται στην καρκινική περιοχή.
Σε μια άλλη μέθοδο, οι ραδιενεργές ακτίνες λαμβάνονται με μια συσκευή που ονομάζεται γραμμικός επιταχυντής.
Η ακτινοθεραπεία πραγματοποιείται για δύο σκοπούς. Λαμβάνοντας υπόψη την πιθανότητα να παραμείνουν καρκινικά κύτταρα στην περιοχή μετά την χειρουργική αφαίρεση του καρκίνου, ονομάζουμε τη θεραπεία που εφαρμόζεται ως επικουρική ακτινοθεραπεία. Αυτή η θεραπεία δεν χρειάζεται να εφαρμόζεται σε κάθε ασθενή. Η απόφαση λαμβάνεται με βάση ορισμένα κριτήρια. Θα μιλήσουμε για αυτό αργότερα.
Η ακτινοθεραπεία μπορεί επίσης να χρησιμοποιηθεί για σκοπούς θεραπείας εάν ο καρκίνος δεν μπορεί να αφαιρεθεί χειρουργικά ή εάν ο καρκίνος έχει εξαπλωθεί σε άλλο μέρος του σώματος. Μερικές φορές, εάν η μάζα του καρκίνου είναι πολύ μεγάλη, μπορεί να εφαρμοστεί κάποια ακτινοθεραπεία πριν από το χειρουργείο και να μειωθεί ο όγκος. Με αυτόν τον τρόπο είναι δυνατή η αφαίρεση του όγκου με μια μικρότερη χειρουργική επέμβαση.
Η επικουρική ακτινοθεραπεία διαρκεί περίπου 5 εβδομάδες. Η θεραπεία, που διαρκεί 2-4 λεπτά κάθε μέρα, γίνεται 5 ημέρες την εβδομάδα. Με τη διακοπή της θεραπείας για 2 ημέρες, το σώμα ξεκουράζεται, και τα κατεστραμμένα υγιή κύτταρα αφήνονται να ανακάμψουν.
Εάν η επέμβαση διατήρησης του μαστού έχει γίνει για αισθητικούς σκοπούς, δηλαδή δεν έχει αφαιρεθεί ολόκληρος ο μαστός, θα πρέπει να εφαρμοστεί ακτινοθεραπεία σε αυτούς τους ασθενείς στην μετεγχειρητική περίοδο (στον μαστό από τον οποίο αφαιρέθηκε ο καρκίνος). Σε αυτούς τους ασθενείς, αυτή η θεραπεία εφαρμόζεται για την πρόληψη της επανεμφάνισης του καρκίνου.
Ακτινοθεραπεία απαιτείται για ορισμένους ασθενείς σε περιπτώσεις που αφαιρείται ολόκληρος ο μαστός (μαστεκτομή), και όχι για άλλους. Καταστάσεις που απαιτούν ακτινοθεραπεία παρά την αφαίρεση ολόκληρου του μαστού.
ΠΟΤΕ ΕΦΑΡΜΟΖΕΤΑΙ Η ΕΠΕΞΕΡΓΑΣΙΑ ΔΟΚΩΝ;
Η ακτινοθεραπεία μπορεί να ξεκινήσει 1-2 εβδομάδες μετά την επούλωση της πληγής μετά την επέμβαση. Εάν πρόκειται να χορηγηθεί πρώτα χημειοθεραπεία, η ακτινοθεραπεία μπορεί να ξεκινήσει αργότερα. αλλά δεν πρέπει να είναι πολύ αργά. Αναφέρεται ότι η εφαρμογή ακτινοθεραπείας εντός των πρώτων 16 εβδομάδων μετά την επέμβαση είναι πιο αποτελεσματική. Μερικές φορές η χημειοθεραπεία και η ακτινοθεραπεία μπορούν να χρησιμοποιηθούν μαζί. Αυτό ταρακουνάει λίγο τον ασθενή. Σε τέτοιες περιπτώσεις, είναι πιο ενδεδειγμένο να ξεκινήσει η ακτινοθεραπεία 2 εβδομάδες μετά το τέλος της χημειοθεραπείας.
Σε περιπτώσεις όπου τα καρκινικά κύτταρα είναι πιο πιθανό να εξαπλωθούν σε όλο το σώμα, χορηγείται πρώτα χημειοθεραπεία. Χορηγείται ταυτόχρονη ή επακόλουθη ακτινοθεραπεία. Ωστόσο, εάν υπάρχει μεγαλύτερη πιθανότητα να παραμείνουν καρκινικά κύτταρα στην χειρουργική περιοχή, εφαρμόζεται πρώτα χημειοθεραπεία και ακολουθεί ακτινοθεραπεία ή σε συνδυασμό. Ο γιατρός σας αποφασίζει αυτή την κατάσταση σύμφωνα με τα χαρακτηριστικά του καρκίνου.
Μερικές φορές, εάν ο όγκος είναι πολύ προχωρημένος για να αντιμετωπιστεί, μειώνεται με ακτινοθεραπεία. Με αυτόν τον τρόπο μειώνονται συμπτώματα όπως η πίεση και ο πόνος και παρέχεται καλύτερη ποιότητα ζωής στον ασθενή. Αυτό το ονομάζουμε παρηγορητική ακτινοθεραπεία.
ΠΟΙΟΣ ΕΦΑΡΜΟΖΕΙ ΤΗΝ ΑΚΤΙΝΟΘΕΡΑΠΕΙΑ;
Ονομάζουμε τους ιατρούς που είναι υπεύθυνοι για την εφαρμογή της ακτινοθεραπείας «ακτινολογικούς ογκολόγους». Ο ακτινολογικός ογκολόγος σας αποφασίζει ποιος τύπος ακτινοθεραπείας θα εφαρμοστεί και για πόσο χρόνο. Ο ακτινοθεραπευτής σας εφαρμόζει το πρόγραμμα θεραπείας που έχει συντάξει ο γιατρός σας.
ΜΠΟΡΕΙ Η ΑΚΤΙΝΟΘΕΡΑΠΕΙΑ ΝΑ ΕΦΑΡΜΟΖΕΤΑΙ ΠΕΡΙΣΣΟΤΕΡΑ ΑΠΟ ΜΙΑ;
Μια δεύτερη ακτινοθεραπεία δεν μπορεί να εφαρμοστεί περαιτέρω στην περιοχή ακτινοθεραπείας. Ωστόσο, εάν ο καρκίνος έχει εξαπλωθεί σε διαφορετικό μέρος του σώματος, μπορεί να εφαρμοστεί ξανά ακτινοθεραπεία σε αυτήν την περιοχή. Για το λόγο αυτό, εάν έχει εφαρμοστεί ακτινοθεραπεία στην περιοχή του θώρακα λόγω άλλης νόσου, δεν μπορεί να εφαρμοστεί ακτινοθεραπεία σε αυτή την περιοχή λόγω καρκίνου του μαστού.
Σήμερα, επιχειρείται να ελαχιστοποιηθούν οι παρενέργειες της ακτινοθεραπείας χρησιμοποιώντας προηγμένες μεθόδους. Ωστόσο, μπορεί να υπάρξουν ορισμένες ανεπιθύμητες παρενέργειες λόγω βλάβης σε υγιείς ιστούς και κύτταρα κατά τη διάρκεια της θεραπείας.
Όταν εφαρμόζεται ακτινοθεραπεία στην περιοχή του θώρακα για καρκίνο του μαστού, μερικές φορές η καρδιά μπορεί να υποστεί βλάβη. Και πάλι, οι πνεύμονες σε αυτήν την περιοχή μπορεί να καταστραφούν. Σε αυτή την εικόνα, την οποία ονομάζουμε πνευμονία από ακτινοβολία, εμφανίζεται βήχας, πυρετός και αναπνευστικές δυσκολίες.
Όταν εφαρμόζεται στην περιοχή της μασχάλης, αυξάνεται ο κίνδυνος διόγκωσης του βραχίονα, που ονομάζουμε λεμφοίδημα στο χέρι. Εάν αυτή η κατάσταση δεν αναγνωριστεί στην πρώιμη περίοδο και δεν ληφθούν οι απαραίτητες προφυλάξεις, μπορεί να οδηγήσει σε σημαντικά σωματικά προβλήματα.
Και πάλι, από καιρό σε καιρό, τα νεύρα της περιοχής μπορεί να καταστραφούν, κάτι που σπάνια μπορεί να προκαλέσει σοβαρά προβλήματα μέχρι παράλυση στο χέρι. Ωστόσο, αυτοί οι κίνδυνοι ελαχιστοποιούνται όταν οι συσκευές παράγονται με νέα τεχνολογία και εφαρμόζονται από έμπειρες ομάδες.
Κατά τη διάρκεια της ακτινοθεραπείας, μπορεί να εμφανιστούν ορισμένα προβλήματα στο δέρμα στο οποίο εφαρμόζονται οι ακτίνες. Αυτό το πρόβλημα μπορεί να κυμαίνεται από ελαφρά ερυθρότητα έως σχηματισμό βαθιάς ουλής. Προκειμένου να ελαχιστοποιηθούν οι παρενέργειες, είναι απαραίτητο να προσέξουμε ορισμένα σημαντικά σημεία.
Πριν ξεκινήσετε τη θεραπεία, ενημερώστε το γιατρό σας για όλα τα φάρμακα που χρησιμοποιείτε. Εάν πρόκειται να χρησιμοποιήσετε ένα φάρμακο κατά τη διάρκεια της θεραπείας, φροντίστε να συμβουλευτείτε το γιατρό σας.
Ένα από τα σημαντικότερα προβλήματα που εμφανίζονται κατά τη διάρκεια και μετά την ακτινοθεραπεία είναι η αδυναμία και η κόπωση. Μπορεί να διαρκέσει έως και 4-6 εβδομάδες από το τέλος της θεραπείας. Το σώμα σας ξοδεύει επιπλέον ενέργεια κατά τη διάρκεια της θεραπείας σας. Προγραμματίστε την ημέρα σας με συχνά διαστήματα ύπνου και ξεκούρασης. Αν μπορείτε, μισή ώρα ασκήσεις πεζοπορίας θα σας κάνουν ψυχολογικά πιο δυνατό και θα σας συνδέσουν με τη ζωή. Θυμηθείτε, το να είστε ισχυροί ηθικά και ψυχολογικά είναι ένα από τα πιο σημαντικά κλειδιά για τη θεραπεία σας.
Μια καλή διατροφή θα σας βοηθήσει να ανακτήσετε την ενέργεια που έχετε χάσει. Πρέπει να αποτρέψετε την απώλεια βάρους ακολουθώντας μια ισορροπημένη διατροφή. Εάν έχετε μειωμένη όρεξη, τρώτε συχνά σε μικρά διαστήματα. Σε συνεννόηση με το γιατρό σας, μπορείτε επίσης να χρησιμοποιήσετε πρόσθετες βιταμίνες εάν είναι απαραίτητο. Δεν συνιστάται η λήψη βιταμίνης Ε κατά τη διάρκεια της θεραπείας σας.
ΤΑΙΡΙΑΖΕΙ
Ιδιαίτερα κρατήστε την περιοχή που έχει υποστεί επεξεργασία μακριά από σφιχτά και σκληρά υφάσματα. Επιλέξτε απαλά βαμβακερά ρούχα.
ΠΕΡΙΠΟΙΗΣΗ ΔΕΡΜΑΤΟΣ
ΚΡΑΤΗΣΗ ΩΜΟΥ
Εάν έχετε δυσκαμψία και περιορισμό της κίνησης στην περιοχή των ώμων, ξεκινήστε ασκήσεις ώμων συμβουλευτείτε το γιατρό σας. Όσο πιο γρήγορα το ξεκινήσετε, τόσο πιο εύκολο είναι να αντιμετωπιστεί.
ΠΡΕΠΕΙ ΝΑ ΦΟΡΑΣΩ ΣΟΥΤΙΕΝ;
Εάν αισθάνεστε άνετα, συνιστάται να μην φοράτε σουτιέν για λίγο. Αλλά αν αυτό σας ενοχλεί, προτιμήστε σουτιέν από μαλακό βαμβακερό ύφασμα με φαρδιές τιράντες (που πωλούνται κυρίως σε καταστήματα αθλητικών ειδών). Βεβαιωθείτε ότι το ευαίσθητο δέρμα στην ακτινοβολημένη περιοχή προστατεύεται από την τριβή. Ποτέ μην χρησιμοποιείτε σουτιέν με έξι ή κάτω καλώδια.
ΦΡΟΝΤΙΔΑ ΔΕΡΜΑΤΟΣ ΚΑΤΑ ΤΗΝ ΑΚΤΙΝΟΘΕΡΑΠΕΙΑ
Κατά τη διάρκεια της ακτινοθεραπείας, επιφανειακά ή βαθιά τραύματα μπορούν να ανοίξουν με τη μορφή ποτίσματος στο δέρμα. Για αυτές τις πληγές, μπορείτε να χρησιμοποιήσετε κρέμες που περιέχουν οξείδιο ψευδαργύρου.

Klasik endikasyonfibroadenomların ameliyat ile çıkarılmasıdır. Ancak fibroadenomlar nedeni ile yapılan operasyonlar meme cildinde operasyona bağlı oluşan izler ve anestezi riskleri nedeni ile sıkıntılı olabilmektedir.
Gelişen teknoloji ile birlikte fibroadenomların ameliyatsız tedavi edilmelerine olanak sağlayan yöntemler geliştirildi.
İğne eksizyonları:
Kalın bir iğne ile sonografi rehberliğinde memeye girip fibroadenomları bir bütün olarak veya parçalayarak memeden dışarı alan tedaviler (BLES, Vakum Biyopsi Sistemi).
Vakum biyopsi sistemi memede yıllardır yüksek hacimde biyopsi materyali alınması gerektiğinde kullanılan bir yöntemdir. Bu sistemde, kalın bir vakum iğnesi çıkarılacak fibroadenoma girdikten sonra, fibroadenom vakumla iğnenin içine çekilir ve ve dönen bir bıçak sistemi ile kesilir. Sonografi rehberliğinde Vakum Biyopsi Sistemi, fibroadenomların tedavisinde (çok sayıda parça parça dokunun dışarı alınması ile) yıllardır başarıyla kullanılmaktadır. Vakum biyopsi tekniği ile fibroadenomeksizyonları, fibroadenomların ameliyatsız tedavisinde en sık uygulanan yöntemdir.
Ablasyonlar:
Fibroadenomları cilt üstünden veya meme içinden fibroadenomları tahrip edip, gelişimini bozup, küçülten ablasyon tedavileri (Kriyoablasyon, Lazer Ablasyon, Ses dalgası (echoterapi) ile ablasyon),
Ses dalgaları ile ablasyonda (echoterapi) sonografi ile hedeflenen fibroadenoma yüksek enerjili fokuslanmış tekrarlayan ses dalgaları gönderilerek fibroadenomun hayatiyetini kaybetmesi sağlanır. Bu işlem tamamen cilt üstünden yapılmakta hastaya tek bir iğne bile yapılmamaktadır.
Kriyoablasyon ve lazer ablasyonda, lokal anestezi altında ve sonografi rehberliğinde, fibroadenomun ortasına özel bir iğne (probe) yerleştirilir. Daha sonra, fibroadenom bu iğne aracılığıyla dondurularak (kriyoablasyon) ya da yakılarak (lazer ablasyon) hayatiyetini kaybettirilir. Canlılığını kaybeden fibroadenom zaman içinde küçülür.
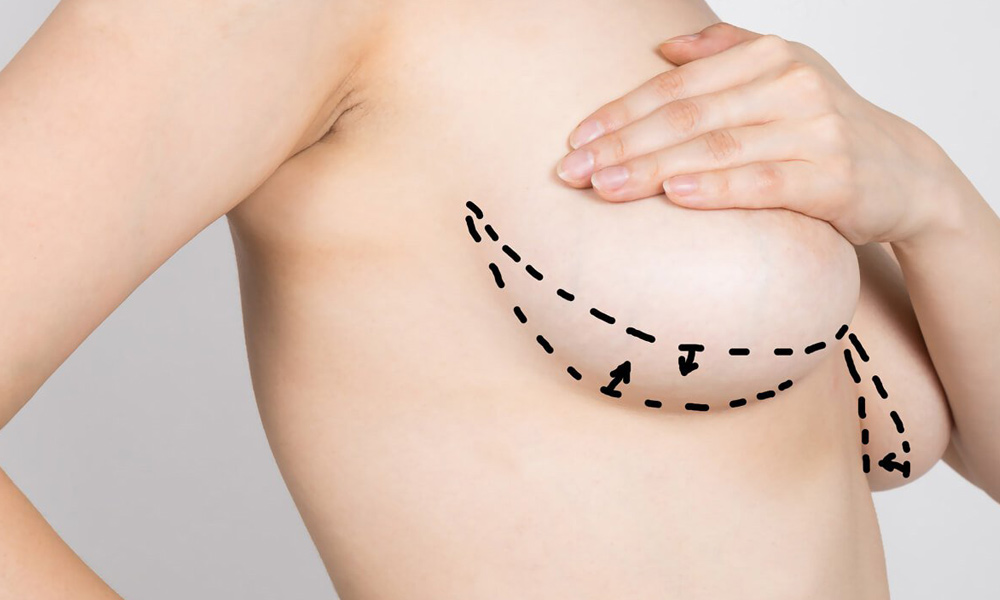
Είναι να αποκτήσετε μια λειτουργική εμφάνιση με εφαρμογή στους ιστούς που έχουν χάσει τη λειτουργία τους, είτε εκ γενετής είτε μεταγενέστερα. Στην Αισθητική Χειρουργική; Έχει ως στόχο να κάνει την εικόνα του σώματος να φαίνεται πιο όμορφη και υγιής. Εδώ υπάρχουν περισσότερα αισθητικά προβλήματα παρά ιατρικά προβλήματα.
Το επιθυμητό αποτέλεσμα στην Αισθητική Χειρουργική επιτυγχάνεται με την επιλογή της καταλληλότερης θεραπείας για όλους τους ασθενείς. Η Αισθητική Χειρουργική αποκαλύπτει τη δυνητική ομορφιά μέσα σας εξαλείφοντας τα αισθητικά προβλήματα στο σώμα σας. Οι κατάλληλες θεραπείες θα σας οδηγήσουν στα καλύτερα και πιο ακριβή αποτελέσματα.
Οι ασθενείς υποβάλλονται πρώτα σε προκαταρκτικό έλεγχο. Κάπνισμα vs. Ο ασθενής ενημερώνεται για τη χρήση του ασθενούς, τις τρέχουσες ασθένειες στον ασθενή, τα φάρμακα που χρησιμοποιούνται συνεχώς ή πριν, την περίοδο ανάρρωσης, τον ασθενή, την τεχνική που χρησιμοποιείται στη διαδικασία. Το να είσαι χαρούμενος και να εκπληρώνεις τις επιθυμίες του ασθενούς είναι ένα από τα πιο σημαντικά χρυσά μέρη της θεραπείας.
Πρόκειται για επεμβάσεις που γίνονται με γενική αναισθησία. Όλες οι εξετάσεις θα πρέπει να έχουν γίνει πριν την επέμβαση. όπως μαστογραφία, υπερηχογράφημα. Επιπλέον, οι προεγχειρητικές εξετάσεις αίματος δεν πρέπει να διακόπτονται. Η ημερομηνία της επέμβασης θα πρέπει να καθοριστεί σύμφωνα με τα αποτελέσματα της ανάλυσης. Εάν έχετε κρυολόγημα και σε κάθε περίπτωση που μπορεί να επηρεάσει αρνητικά το χειρουργείο, θα πρέπει πρώτα να αντιμετωπιστούν αυτές οι παθήσεις και μετά να γίνει χειρουργική επέμβαση. Πριν από το χειρουργείο, θα πρέπει να νηστεύετε ανάλογα με μια συγκεκριμένη ώρα της επέμβασης σας. Εάν έχει προκύψει νέα περίοδος τοκετού, η χειρουργική επέμβαση θα πρέπει να γίνει 9 μήνες μετά το τέλος της περιόδου θηλασμού. Η επέμβαση μπορεί να ποικίλλει ανάλογα με την κατάσταση του ασθενούς σε διαστήματα 1-1,5 ώρας.
Αν και η περίοδος ανάπαυσης μετά την επέμβαση κυμαίνεται μεταξύ 3-4 ημερών, πρέπει να ξεκουραστείτε έως και 1 εβδομάδα. Μπορείτε να κάνετε την κατασκευή του μπάνιου 4 μέρες μετά την επέμβαση. Και πάλι, 4 ημέρες αργότερα, ο επίδεσμος ανοίγει, εφαρμόζεται ο επίδεσμος και εφαρμόζεται η ταινία στην περιοχή όπου γίνεται η τομή. Για μια καλή περίοδο αποκατάστασης, θα πρέπει να αποφεύγεται η συνεχής ανύψωση των χεριών. Μετά την 4η εβδομάδα, θα πρέπει να κάνετε τα μασάζ που προτείνει ο γιατρός σας σε τακτά χρονικά διαστήματα για 6 μήνες χωρίς να το παρακάνετε. Χρειάζονται 2 ημέρες για να φύγει η μετεγχειρητική κόπωση από τον οργανισμό.
Αφού αφαιρεθεί ο επίδεσμος και τοποθετηθεί η ταινία στην τομή, τοποθετείται αθλητικό σουτιέν στο άτομο. Φοριέται ειδικά κατά τη διάρκεια της ημέρας για να υποστηρίξει τη θεραπεία για 3 εβδομάδες και να προστατέψει το σχήμα του στήθους. Οι γιατροί σας θα σας πουν πόσο καιρό θα χρησιμοποιείται όταν έρθετε στους ελέγχους ή πότε θα πάρετε εξιτήριο.
Θα πρέπει να είστε προσεκτικοί και προσεκτικοί να μην διαταράξετε τους ελέγχους σας. Αν και είστε σε επαφή με το γιατρό σας, θα πρέπει να πηγαίνετε στους ελέγχους σας στα διαστήματα που καθορίζει ο γιατρός σας. Θα πρέπει να μοιραστείτε τις καταστάσεις που ενδέχεται ή προκύψουν κατά τη διαδικασία ανάκτησης κατά τη διάρκεια των ελέγχων.

Menopozun başlaması ile ortaya çıkan bu sorunlar bazı kadınlarda çok hafif olabiliyor; bazı kadınlarda ise yaşam kalitesini bozabilecek kadar ciddi olabiliyor.
Günümüzde sık yapılan tartışmalardan birisi de, menopozun getirdiği sorunların hafifletilmesi amacı ile, östrojen hormonu tedavisinin uygulanmasıdır.
Meme kanseri risk faktörlerini sayılırken, vücudun uzun süre östrojen hormonuna maruz kalmasının memede kanser gelişme riskini artırdığı biliniyor. Fakat günümüzde bu sorun biraz fazla abartılıyor. Bir çok kadın gerçekten ihtiyaç duysa bile, bu korku nedeni ile destekleyici hormon kullanamıyor. Halbuki menopoz sonrası hormon kullanan sağlıklı kadınların, kullanmayanlara göre % 20 oranında daha uzun yaşadıklarını biliyoruz.
Menopozda, yetersiz olan hormonları yerine koyma anlamına gelen hormon replasman tedavisi (HRT) uygulanıyor. Bu amaçla östrojen veya östrojen ve progesteron içeren ilaçlar kullanılıyor. Menopozla ortaya çıkan sorunların çoğu, HRT ile sona eriyor. Uzun süre tek başına östrojen alınması, rahimde kanser riskini artırıyor. Bu nedenle östrojenle birlikte progesteron hormonu da verilerek bu etki önleniyor. Eğer ameliyatla rahim alınmışsa buna gerek olmuyor ve sadece östrojen veriliyor.
Hormon kullanılması, menopozun getirdiği sorunları (sıcak basmaları, uyku bozuklukları, vaginal kuruluk, idrar yolları hastalıkları, psikolojik sıkıntılar ) büyük ölçüde önlüyor. Osteoporoz ve buna bağlı gelişen kemik kırılmaları önemli ölçüde azalıyor. Kalp ve damar hastalıklarında azalma görülüyor. Ayrıca hormon kullanılması, bir çeşit erken bunama olan Alzhemir hastalığı ve kalın barsak kanseri gelişme riskini azaltıyor.
Menopoz sonrası hormon kullanan kadınlar, genellikle sağlıklarına ve bedenlerine daha düşkün, eğitim ve entelektüel düzeyleri daha yüksek, daha aktif bir yaşam süren, ara sıra alkol alan bir kadın grubudur. Bazı kadınlar ise hormon almak isteseler bile bunu bünyeleri kaldırmıyor ve bu nedenle hormon kullanamıyorlar.
Östroje hormonu hap şeklinde, deriye yapıştırılan bant şeklinde, burun spreyi gibi yollarla alınabiliyor. Günümüzde en düşük ve en etkili doz kullanılıyor. Bu her kadın için değişebiliyor. Hekiminiz bu dozu ayarlayabilir. Ayrıca vaginal krem şeklinde de bölgesel hormon gereksiniminizi karşılamak amacıyla kullanılabilirsiniz.
Hormon kullanacaksanız bunu mutlaka hekiminizin kontrolü altında yapmalısınız. Hormon verilmeden önce çeşitli laboratuar testleri ile vücudun çeşitli organ fonksiyonları araştırılıyor. Hormon kullanmadan önce mutlaka meme muayenesi yaptırmalı ve mamografi çektirmelisiniz. Gelişi güzel uygulanan HRT bazen önemli sorunlara neden olabiliyor.
Meme kanseri, kadınlarda görülen kanserlerin başında geliyor. Genellikle de 50 yaşın üzerindeki kadınlarda ortaya çıkıyor; yani menopozun görüldüğü yaşta!
Yapılan çeşitli araştırmalarda, menopoz döneminde hormon kullanımının meme kanseri riskini artırdığı ortaya kondu. Fakat bu risk, yazılı ve görsel basın tarafından abartıldığı kadar yüksek değil.
Menopoz sonrası birkaç yıl hormon kullanılması meme kanseri riskini pratik olarak artırmıyor. Hormon kullanmayı bıraktıktan 5 yıl sonra da, hormon kullanmaya bağlı artan riskiniz sona eriyor. Hormon kullanan kadınlar, yıllık meme muayenelerini daha düzenli yaptırıyorlar, mamografilerini düzenli çektiriyorlar. Bu kadınlarda meme kanseri erken tanı olasılığı daha fazla.
Yapılan bir çalışmaya göre; 10 yıl süre ile hormon kullanmayan 1000 kadın arasında istatistiksel olarak 45 kadın meme kanserine yakalanıyor. Buna karşılık 10 yıl süre ile hormon kullanan 1000 kadın arasında 51 kadın meme kanserine yakalanıyor. Yani 10 yıl süre içinde, hormon kullanmaya bağlı olarak, 1000 kadın içinde meme kanserine yakalanma riski, sadece 6 kadında artış gösteriyor. 5 yıl hormon kullanan grupta ise, 2 kadın fazladan meme kanserine yakalanıyor. Yani sorun hiç de abartıldığı kadar büyük değil. Öte yandan, rektum ve kalın barsak kanseri, gelişmiş ülkelerdeki kadınlarda meme kanserinden sonra ikinci sırayı alıyor; hormon kullanılması ise bu kanserlerin görülme riskini azaltıyor.
Bu soruyu bilimsel temelde cevaplandıramıyoruz. Çünkü bu konudaki araştırmalar yetersiz kalıyor. Son zamanlara kadar meme kanseri öyküsü olan kadınlarda menopoz sorunlarının azaltılması amacı ile östrojen kullanılması, kesin olarak yasaklanmıştı. Ama günümüzde bu tabu artık sorgulanmaya başlandı.
Özellikle tümörlerinde östrojen reseptörü pozitif olan kadınların hormon kullanmaları hala sakıncalı bulunuyor. Menopoz öncesi dönemde meme kanseri görülen kadınlarda, yumurtalıkların faaliyetlerinin cerrahi veya ilaç yolu ile durdurulmasıyla, yani vücuttaki östrojen hormonunun seviyesinin azaltılmasıyla, hastanın yaşamının uzadığı yapılan birçok araştırmada doğrulandı. Bütün bunlar göz önüne alındığında, bu konuda kararı kişisel durumunuzu gözden geçirerek, hekiminizle birlikte vermeniz gerekiyor.